Wie Deutschlands Pflegesystem effizienter werden könnte
Was steht für Opa Reinhard heute auf dem Tourenplan? Medikamentengabe, Teilkörperwaschen, Mund- und Zahnpflege, Versorgung der Wunde an seinem Bein, Hilfe bei Blasen-/Darmentleerung. Jede einzelne Leistung hat einen Wert in der speziellen Währung der ambulanten Pflegebrache. Punkte. Wieviel ein Punkt in Euro wert ist, handeln Pflegedienste und Pflegeverbände selbst jedes Jahr aufs Neue mit den Pflegekassen aus.
Die Uhr tickt. Es müssen an diesem Vormittag noch viele weitere Pflegebedürftige besucht werden. Im Anschluss heißt es, alles sorgfältig zu dokumentieren. Nach Ende des Monats, wenn abgerechnet wird, hinterfragen die Pflege- und Krankenkassen die Leistungen kritisch. Ist die Fachkraft der Krankenkasse beispielsweise anhand der Wundfotos der Überzeugung, die Versorgung hätte reduziert werden können, dann kürzt sie rückwirkend die Zahlungen. Ganz gleich ob die Leistung von ebenfalls einer Wund-Fachkraft des Pflegedienstes für den gesamten Monat und auf Verordnung des Hausarztes bereits durchgeführt wurde. Springt der Bezirk mit Sozialleistungen für die Eigenanteile ein, wird es noch strenger. Jede Minute Pflege, die nicht vorab bewilligt wurde, muss im Nachhinein ausführlich begründet werden.
Die Pflegedienste gehen stets in Vorleistung und können nur darauf hoffen, den Großteil ihrer entstandenen Kosten von den Kassen, den Bezirken und den Pflegebedürftigen im Nachhinein erstattet zu bekommen. Dabei klagen die Kranken- und Pflegekassen selbst über jährlich steigende Kosten, die ohne immense Staatsdarlehen nicht zu stemmen wären. Und am Ende der Kette stehen pflegebedürftige Menschen. Keine Maschinen, die nach Leistungslisten und stets gleichartig funktionieren. An manchen Tagen fühlen sie sich gut, an anderen brauchen sie mehr Hilfe und Zuwendung, als vorab gebucht war. Doch um auf solche Veränderungen angemessen reagieren zu können, fehlt es häufig an Flexibilität in der Abrechnung. Und an Zeit.

Pflege in Deutschland ist demnach ein System, das gleichzeitig unterfinanziert wirkt und doch enorme Ressourcen in Verwaltung bindet. Für 2026 erwarten Kassenvertreter ein strukturelles Defizit in Milliardenhöhe. Gleichzeitig berichten Pflegebedürftige, Angehörige und Fachkräfte über Zeitmangel. Dieses Paradox deutet auf ein strukturelles Problem hin. Nicht nur die Finanzierung der Pflege ist in Deutschland reformbedürftig, auch die Logik, nach der Pflege organisiert und bezahlt wird, gehört auf den Prüfstand.
Das kleinteilige Leistungsschema im deutschen Pflegesystem ist historisches Erbe der Einführung der sozialen Pflegeversicherung Mitte der 1990er Jahre. Mit dem Inkrafttreten des SGB XI 1995 wurde ambulante Pflege über verrichtungsbezogene Leistungskomplexe organisiert, um Transparenz, Vergleichbarkeit und Kostenkontrolle zu gewährleisten. Dieses Steuerungsprinzip war damals ein rationaler Steuerungsansatz. Man wollte eine neue Sozialversicherung aufbauen und sie möglichst klar regelbasiert organisieren.
Was damals sinnvoll erschien, erzeugt heute jedoch, in einem hoch regulierten, digitalisierten und demografisch stark belasteten System, eine erhebliche Komplexität und Bürokratie, die Zeit kostet.
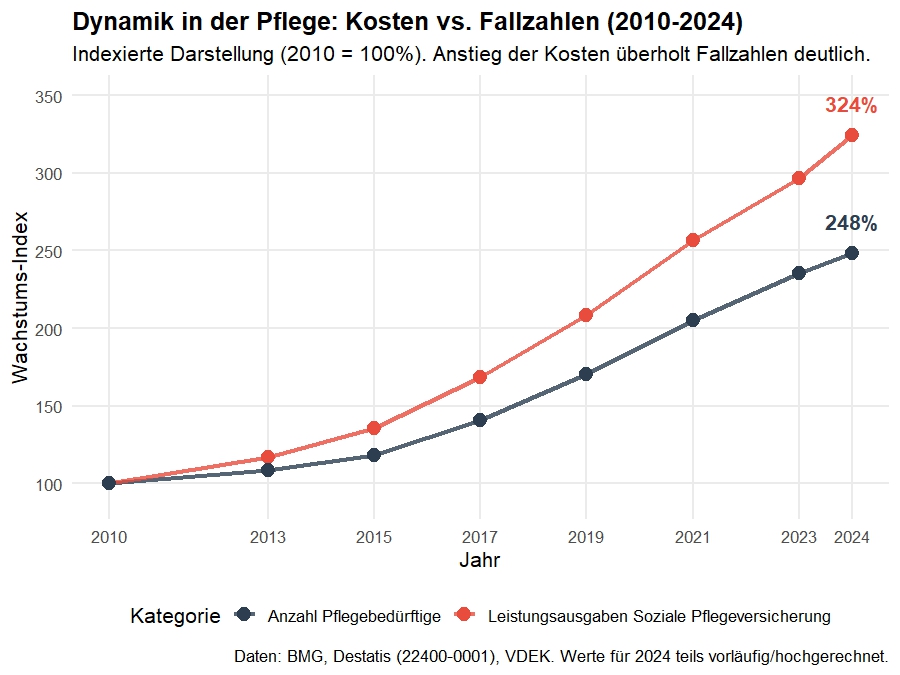
Während sowohl die Zahl der Pflegebedürftigen als auch die Ausgaben der sozialen Pflegeversicherung deutlich gestiegen sind, wachsen doch die Ausgaben stärker. Damit stellt sich die Frage, welche Anteile in direkte Pflege fließen, welche in Verwaltung, Regulierung und Systemkomplexität?
Die Bundesregierung plant, bis Ende 2026 eine große Reform der Pflegeversicherung vorzulegen, konkrete Reformpläne gibt es bislang jedoch nicht. Bund und Länder arbeiten in Arbeitsgruppen, ein Gesetzentwurf wird erwartet, aber ist noch nicht veröffentlicht. Politisch dominieren derzeit drei Ziele. Finanzielle Stabilisierung der Pflegeversicherung, Begrenzung steigender Eigenanteile und bessere Unterstützung für Angehörige. Was bislang fehlt, ist ein durchdachtes Strukturmodell für die Organisation und Vergütung von Pflege im Alltag. Genau hier entscheidet sich jedoch, ob zusätzliche Mittel tatsächlich bei den Menschen ankommen oder im System versickern.
Deutschland organisiert ambulante Pflege überwiegend über Einzelleistungs- oder Leistungskomplexsysteme. Diese strukturieren Pflege in abrechenbare Einheiten. Formal schafft das Transparenz und Vergleichbarkeit. Praktisch erzeugt es jedoch einen erheblichen Übersetzungsaufwand zwischen realer Pflege und abrechnungsfähigen Leistungen.
Jede Abweichung erzeugt Nachfragen oder zusätzlichen Aufwand. Die Folge ist ein hoher administrativer Anteil an der Arbeitszeit und weniger Zeit für die Bedürfnisse des Pflegebedürftigen.
Studien und Berichte zur Entbürokratisierung der Pflege zeigen seit Jahren, dass Dokumentations- und Verwaltungsanforderungen zu den größten Belastungsfaktoren zählen. Initiativen zur Reduktion von Dokumentation existieren bereits, was im Kern bedeutet, dass sie momentan einfach zu umfangreich ist.
Andere Länder rechnen anders
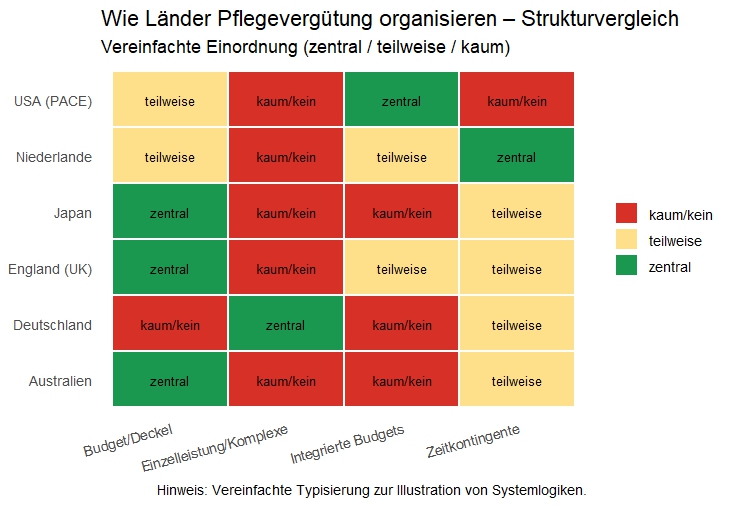
Ein Blick ins Ausland zeigt, dass Deutschlands kleinteilige Einzelleistungslogik kein Naturgesetz ist. Viele entwickelte Pflegesysteme nutzen andere Ansätze, die Bürokratie reduzieren und gleichzeitig Kosten kontrollierbar halten.
Der Vergleich zeigt vor allem eines. Andere Systeme steuern häufiger über Zeitkontingente oder Budgetrahmen und prüfen Qualität stärker über Transparenz, Outcomes und Stichproben statt über die vollständige Zerlegung von Pflege in abrechenbare Einheiten. Die Darstellung ist vereinfacht, macht aber den strukturellen Unterschied sichtbar, über den in der deutschen Reformdebatte bislang selten konkret gesprochen wird.
Das oft zitierte Buurtzorg-Modell aus den Niederlanden gilt weltweit als Paradebeispiel für Entbürokratisierung durch Selbstorganisation. Hier wird mit kleinen selbstorganisierten Teams und vergleichsweise schlanker Verwaltung gearbeitet, Pflege stärker ganzheitlich organisiert, Dokumentation und IT sind auf das Nötige reduziert. Evaluationen zeigen hohe Zufriedenheit bei Pflegebedürftigen und Mitarbeitenden sowie geringere Verwaltungskostenanteile. Das niederländische System ist nicht eins zu eins übertragbar. Es zeigt jedoch, dass Zeit- und Vertrauensmodelle nicht zwangsläufig teurer sind. Entscheidend ist die Kombination aus Autonomie, Transparenz und Outcome-Orientierung. Buurtzorg wird als Modellprojekt bereits seit ein paar Jahren in Münster und in München getestet und erhielt im Jahr 2020 sogar den vdek Zukunftspreis.
Ebenfalls eine stark alternde Gesellschaft – wie geht Pflege in Japan?
Japan betreibt seit 2000 eine Pflegeversicherung mit standardisierten Bedarfseinstufungen. Je nach Pflegegrad wird ein monatlicher Leistungsrahmen festgelegt, innerhalb dessen Leistungen flexibel erbracht werden können. Die Steuerung erfolgt damit primär über Budgetgrenzen statt über die Abrechnung einzelner Verrichtungen. Für Deutschland ist ein Blick auf dieses Modell besonders relevant, weil beide Länder zu den am stärksten alternden Gesellschaften der OECD zählen. Wenn ein budgetbasiertes Steuerungsmodell unter diesen demografischen Bedingungen stabil funktioniert, ist es zumindest ein ernstzunehmender Referenzpunkt für die deutsche Reformdebatte.
In Großbritannien und Australien werden persönliche Budgets und flexible Leistungsrahmen eingesetzt. Sie erhöhen die Wahlfreiheit und ermöglichen individuellere Lösungen. Gleichzeitig zeigen Evaluierungen, dass solche Modelle neue Risiken mit sich bringen können. Wenn Beratung und Unterstützung fehlen, verlagert sich Bürokratie auf Pflegebedürftige und Angehörige. Komplexe Antragsverfahren oder intransparente Gebührenstrukturen können zusätzliche Belastungen schaffen. Diese Erfahrungen sind jedoch nicht zwingend ein Argument gegen Budgetmodelle, sondern ein Hinweis darauf, dass sie sorgfältig gestaltet werden müssen. Eine Reform in Deutschland könnte genau hier ansetzen und bekannte Schwächen von Beginn an vermeiden.
Nischenprogramme wie PACE in den USA bündeln die Finanzierung von medizinischer und pflegerischer Versorgung pro Person. Anstatt einzelne Leistungen getrennt abzurechnen, erhalten interdisziplinäre Teams ein Gesamtbudget und organisieren die Versorgung integriert. Der Anreiz verschiebt sich damit von der Abrechnung einzelner Maßnahmen hin zur Vermeidung von Krankenhausaufenthalten und Komplikationen. Evaluierungen zeigen, dass integrierte Modelle Fragmentierung reduzieren und insbesondere im Bereich der Krankenhauskosten stabilisierend wirken können. Entscheidend ist dabei die richtige Ausgestaltung der Anreize. Nur wenn Qualität, Prävention und Koordination belohnt werden, entfaltet ein Gesamtbudget seine Steuerungswirkung.
Ein realistisches Reformmodell für Deutschland
Eine sofortige Komplettumstellung der Pflegevergütung in Deutschland wäre weder politisch noch organisatorisch realistisch. Zu viele Akteure, zu viele bestehende Verträge, zu große finanzielle Volumina sind betroffen. Ein schrittweiser Umbau hingegen ist durchaus möglich und er ließe sich so gestalten, dass Risiken kontrollierbar blieben.
Ein erster Schritt bestünde darin, die Abrechnung im ambulanten Bereich von kleinteiligen Leistungskomplexen auf eine zeitbasierte Vergütung in klar definierten Leistungsbereichen umzustellen. Denkbar wäre eine dreiteilige Differenzierung nach Behandlungspflege, Grundpflege und pflegebedingter Unterstützung sowie Hauswirtschaft und Alltagsunterstützung. Statt einzelner Verrichtungen würde die tatsächlich erbrachte Zeit innerhalb dieser Bereiche abgerechnet. Die pflegerische Dokumentation bliebe selbstverständlich bestehen, diente jedoch primär der Qualitätssicherung und fachlichen Nachvollziehbarkeit, nicht mehr als zentrales Instrument der Abrechnungslogik. Zeitbezogene Vergütungsmodelle sind rechtlich nicht ausgeschlossen, sie werden in bestehenden Vergütungsvereinbarungen bereits als Option erwähnt, sind jedoch bislang nicht flächendeckend etabliert.
Darauf aufbauend ließe sich ein zweiter Schritt ergänzen. Die Einführung von Budget- oder Zeitrahmen pro Pflegegrad. Analog zu internationalen Modellen könnten monatliche Kontingente definiert werden, innerhalb derer Leistungen flexibel erbracht werden dürfen. Für die Kostenträger entstünde Planungssicherheit, für die Dienste mehr Handlungsspielraum. Die Entscheidung, wie die verfügbare Zeit konkret eingesetzt wird, läge dann stärker bei den Fachkräften vor Ort. Gleichzeitig würde ein festgelegter Rahmen verhindern, dass eine Zeitvergütung automatisch zu unkontrollierten Ausgaben führt.
Ein dritter Baustein wäre ein Paradigmenwechsel von einer nachweisorientierten Steuerung hin zu einer Transparenzsteuerung. Zeitabrechnung braucht Schutzmechanismen, etwa digitale Zeitstempel, Einsehbarkeit der Einsatzzeiten für Pflegebedürftige und Angehörige sowie datenbasierte Plausibilitätsprüfungen statt flächendeckender Detailkontrollen. Ergänzt durch stichprobenartige Qualitätsprüfungen ließe sich ein System schaffen, das Vertrauen ermöglicht, ohne Kontrollmöglichkeiten aufzugeben.
Bereits jetzt werden neue Programme zur Weiterentwicklung der Pflege in Modellregionen in Deutschland erprobt, die erfolgreich funktionieren. Ein Beispiel ist „Pflege ganz aktiv“ im Westerwald. Hier wird auf kleinteilige Abrechnung verzichtet und bereits der Weg der Zeitbudgets gegangen. Auf Basis solcher Erfahrungen wäre eine Skalierung auf Länder- und Bundesebene machbar.
Wer von einer solchen Reform profitieren würde
Eine strukturelle Änderung der Abrechnung wäre kein Nullsummenspiel. Pflegebedürftige würden flexiblere, realitätsnähere Versorgung erhalten, Angehörige bekämen mehr Transparenz, Pflegekräfte hätten weniger Abrechnungsdruck und mehr professionelle Handlungsspielräume. Zudem zeigt Forschung zur Arbeitszufriedenheit in der Pflege, dass wahrgenommene Autonomie und Einflussmöglichkeiten die Bindung an den Arbeitgeber stärken und die Wahrscheinlichkeit eines Arbeitsplatzwechsels senken. Weiter würden Unternehmen administrative Kosten reduzieren und Kassen erhielten planbare Budgets und bessere Steuerungsdaten.
Vor allem aber könnte ein Teil der heute gebundenen Ressourcen wieder in direkte Pflegezeit fließen. Wie groß das gebundene Arbeitszeitpotenzial durch Bürokratie sein kann, lässt sich exemplarisch am Krankenhaussektor zeigen. Eine aktuelle Blitzumfrage des Deutschen Krankenhausinstituts verweist darauf, dass ein erheblicher Anteil der Arbeitszeit von Pflegekräften in Dokumentation und administrative Anforderungen fließt.
Überträgt man diese Größenordnung rein rechnerisch auf den Pflegebereich insgesamt, ergibt sich ein aufschlussreicher Vergleich. Würde sich der dokumentationsbedingte Zeitaufwand pro Pflegekraft auch nur um eine Stunde pro Arbeitstag reduzieren, entstünde – bei rund 500.000 Pflegekräften im Krankenhausbereich und etwa 220 Arbeitstagen jährlich – ein rechnerisches Potenzial von rund 110 Millionen Arbeitsstunden. Das entspricht etwa 66.000 Vollzeitstellen.
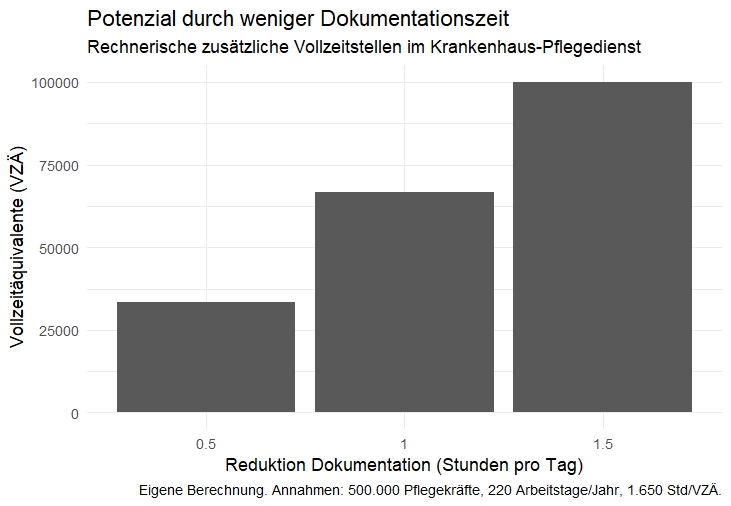
Diese Berechnung ist kein direkt auf die ambulante Pflege übertragbarer Wert. Sie macht jedoch die strukturelle Dimension deutlich, in der Bürokratie Arbeitszeit im Pflegesystem bindet. Selbst deutlich konservativere Annahmen würden zeigen, dass bereits moderate Entlastungen bei Dokumentation und Abrechnung spürbare Versorgungskapazitäten freisetzen könnten. Gerade im Kontext des Fachkräftemangels ist dies systemisch von großer Bedeutung.
Deutschland steht vor einer Pflegereform, deren konkrete Ausgestaltung noch offen ist. Wenn zusätzliche Milliarden ausschließlich in ein ineffizientes System fließen, werden sie den Zeitmangel nicht beheben. Wenn jedoch auch die Logik der Organisation überdacht wird, kann aus denselben Mitteln mehr und bessere Versorgung entstehen.
Zeit ist in der Pflege die entscheidende Ressource. Ein System, das diese Zeit besser schützt und nutzt, wäre kein radikaler Umbruch. Es wäre eine rationale Weiterentwicklung. Dass Reform möglich ist, zeigen andere Länder. Jetzt entscheidet sich, ob Deutschland den Mut hat, daraus zu lernen. – von Maike Martina Heinrich – März 2026
Titelfoto: K. Mitch Hodge auf Unsplash (bearbeitet)
Quellen
Australian Government Department of Health and Aged Care. (2023). Home Care Packages Program operational manual. https://www.health.gov.au/our-work/home-care-packages-program
Bundesministerium für Gesundheit. (2024). Pflegeversicherung, Zahlen und Fakten. https://www.bundesgesundheitsministerium.de/themen/pflege/pflegeversicherung-zahlen-und-fakten
Bundesministerium der Justiz. (2023). Sozialgesetzbuch (SGB) Elftes Buch (XI) – Soziale Pflegeversicherung. https://www.gesetze-im-internet.de/sgb_11/
Buurtzorg Deutschland Nachbarschaftspflege GmbH. https://buurtzorg-deutschland.de/
Campbell, J. C., Ikegami, N., & Gibson, M. J. (2010). Lessons from public long-term care insurance in Germany and Japan. Health Affairs, 29(1), 87–95. https://doi.org/10.1377/hlthaff.2009.0548
Centers for Medicare & Medicaid Services. (2023). Program of All-Inclusive Care for the Elderly (PACE). U.S. Department of Health and Human Services. https://www.cms.gov/medicare/medicaid-coordination/pace
Deutsches Ärzteblatt. (2026). Pflegekassen vor angespannter Finanzlage . https://www.aerzteblatt.de/search/result/e4348067-04bb-4b7a-ac03-c056796f8eb9?q=pflegereform
Deutsches Krankenhausinstitut (DKI). (2025). DKI Blitzumfrage: Aktuelle Bürokratiebelastung in den Krankenhäusern 2025. https://www.dki.de/forschungsprojekt/dki-blitzumfrage-aktuelle-burokratiebelastung-in-den-krankenhausern-2025
Department of Health and Social Care. (2014). Care Act 2014 (c. 23). UK Government. https://www.legislation.gov.uk/ukpga/2014/23/contents
GKV-Spitzenverband. (1995). Gemeinsame Empfehlung gemäß § 75 Abs. 5 SGB XI zum Inhalt der Rahmenverträge nach § 75 Abs. 1 SGB XI zur ambulanten pflegerischen Versorgung. https://www.gkv-spitzenverband.de/media/dokumente/pflegeversicherung/richtlinien__vereinbarungen__formulare/rahmenvertraege__richlinien_und_bundesempfehlungen/75AMB.pdf
GKV-Spitzenverband. (2024). Pflegeversicherung: Darlehen sind keine verlässliche Finanzierung. https://www.gkv-spitzenverband.de/presse/pressemitteilungen_und_statements/pressemitteilung_2208705.jsp
Gray, B. H., Sarnak, D. O., & Burgers, J. S. (2015, May). Home care by self-governing nursing teams: The Netherlands’ Buurtzorg model. The Commonwealth Fund. https://www.commonwealthfund.org/publications/case-study/2015/may/home-care-self-governing-nursing-teams-netherlands-buurtzorg-model
Hayes, L. J., O’Brien-Pallas, L., Duffield, C., et al. (2012). Nurse turnover: A literature review. International Journal of Nursing Studies, 49(7), 887–905. https://doi.org/10.1016/j.ijnurstu.2011.10.001
MACPAC (Medicaid and CHIP Payment and Access Commission). (2023). Report to Congress on Medicaid and CHIP: Program of All-Inclusive Care for the Elderly (PACE). https://www.macpac.gov/publication/june-2023-report-to-congress-on-medicaid-and-chip
Ministerium für Arbeit, Soziales, Transformation und Digitalisierung Rheinland-Pfalz. (2023). „Pflege ganz aktiv“: Modellprojekt im Westerwald geht neue Wege in der ambulanten Pflege. https://mastd.rlp.de/service/presse/detail/pflege-ganz-aktiv-modellprojekt-im-westerwald-geht-neue-wege-in-der-ambulanten-pflege
Ministry of Health, Labour and Welfare (Japan). (2023). Long-Term Care Insurance System of Japan. https://www.mhlw.go.jp/english/policy/care-welfare/care-welfare-elderly/dl/ltcisj_e.pdf
Ministry of Health, Welfare and Sport (Netherlands). (2023). Long-Term Care Act (Wet langdurige zorg, WLZ). https://www.government.nl/topics/long-term-care
OECD. (2023). Health at a glance 2023: OECD indicators. OECD Publishing. https://doi.org/10.1787/health_glance-2023-en
OECD. (2020). Who cares? Attracting and retaining care workers for the elderly. OECD Publishing. https://www.voced.edu.au/content/ngv:87338
Ruotsalainen, S., Elovainio, M., Jantunen, S., & Sinervo, T. (2023). The mediating effect of psychosocial factors in the relationship between self-organizing teams and employee wellbeing: A cross-sectional observational study. International Journal of Nursing Studies, 138, 104415. https://doi.org/10.1016/j.ijnurstu.2022.104415
Statistisches Bundesamt (Destatis). (2023). Pflegebedürftige nach Pflegegrad und Versorgungsart. https://www.destatis.de/DE/Themen/Gesellschaft-Umwelt/Gesundheit/Pflege/Tabellen/pflegebeduerftige-pflegestufe.html?templateQueryString=Pflegebed%C3%BCrftige+nach+Pflegegrad+und+Versorgungsart
Tsutsui, T. (2014). Implementation process and challenges for the community-based integrated care system in Japan. International Journal of Integrated Care, 14, e002. https://pmc.ncbi.nlm.nih.gov/articles/PMC3905786/
Verband der Ersatzkassen (vdek). (2023). Vergütungsvereinbarungen nach § 89 SGB XI (ambulante Pflege). https://www.vdek.com/LVen/BERBRA/Vertragspartner/Pflege/ambulante-pflege/_jcr_content/par/download_614042761/file.res/Verg%C3%BCtungsvereinbarung%20gem%C3%A4%C3%9F%20%C2%A7%2089%20SGB%20XI.pdf
Wissenschaftliches Institut der AOK (WIdO). (2024). Entwicklung der Eigenanteile in der vollstationären Pflege (Stand 31.12.2024) [Abbildung]. https://www.wido.de/fileadmin/Dateien/Dokumente/Forschung_Projekte/Pflege/Finanzierung_12_2024/Abbildungen_Entwicklung_der_Eigenanteile_in_der_vollstationaeren_Pflege_Stand_31.12.2024.pdf



Leave a Reply